Prise en charge des tendinopathies latérales du coude : pas de recette universelle
D'après l'article de Coombes, Bisset et Vincenzino publié dans JOSPT en Novembre 2015 (Vol. 45, N°11, p.938-949)
Traduction, résumé et commentaire de Guillaume Deville
Résumé de l’article :
Introduction
Une absence de consensus subsiste pour le traitement des tendinopathies latérales du coude (TLC). L’histoire naturelle de cette pathologie permet une amélioration significative de 83 à 90% des patients à 1 an (11,102). Mais malgré les traitements mis en œuvre, un inconfort persiste pour un tiers des patients, et les récurrences sont fréquentes (9,14,50). Finalement, le traitement conservateur échoue parfois, et jusqu'à 5% des patients ont recourt à la chirurgie (55,61).
Les auteurs affirment qu’appliquer la même intervention à l'ensemble des patients victimes d’une de TLC a peu de chance d'être systématiquement efficace. Ils évoquent 6 facteurs susceptibles d’orienter les choix en rééducation. Et ils proposent un algorithme préliminaire permettant d’offrir une prise en charge différenciée des TLC, en fonction de sous-groupes de patients. Ils précisent toutefois le besoin, pour cet algorithme, de s'affiner au fur et à mesure de la publication de nouvelles données pertinente. De plus, il ne pourra être réellement légitime qu’après avoir été évalué.
Une pathologie multidimensionnelle (27)
Il existe une discordance entre la sévérité clinique et l’état de la structure tissulaire dans le cadre des tendinopathies (fort niveau de preuves) (34,46). Par conséquent, se focaliser uniquement sur la structure conduit à des impasses thérapeutiques.
Les auteurs rappellent toutefois que les modifications tissulaires s’observent le plus souvent au niveau des fibres profondes et antérieures du court extenseur radial du carpe, portion commune à l'origine de l'extenseur commun (7,20). Une intrication de ces mêmes fibres avec le ligament collatéral latéral peut expliquer l'observation de modifications tissulaires pour ce ligament dans les présentations cliniques les plus sévères de TLC.
Examen clinique
Le diagnostic de TLC est purement clinique. Il nécessite de pouvoir reproduire la douleur du patient d'une des trois manières suivantes :
· Palpation
· Extension résistée du poignet, de l'index ou du majeur
· Serrage d'un objet.
L’examen clinique s’intéressera également à identifier la présence d’une instabilité, d’une implication du rachis cervical ou thoracique, et testera le nerf radial.
Critères d'évaluation de résultat de traitement
Le Patient Rated Tennis Elbow Evaluation (PRTEE), qu’il est possible de traduire par « évaluation du tennis elbow chiffrée par le patient », est un outil fiable et valide pour mesurer la douleur et l'incapacité des patients souffrant d’une TLC (71,94). Ce score donne un résultat sur 100 où :
· 0 = absence de douleur et d'incapacité
· 100 = pires niveaux de douleur et d'incapacité
Le pain-free grip test, ou « test de serrage sans douleur » constitue une mesure clinique fiable, valide et sensible de déficit de production de force lié à une TLC (106). Ce test consiste à serrer un dynamomètre jusqu'au 1er point de douleur.
Le Patient-Specific Functional Scale (PSFS), ou « Echelle de mesure de fonction spécifique au patient », est un moyen fiable, valide pour évaluer l’impact d’une TLC sur les capacités fonctionnelles d’un patient. Il s’agit pour le patient de choisir de 3 à 5 activités qui lui posent problème, et pour lesquelles il évalue son niveau de difficulté à effectuer l’activité sur une EVA :
· 0 = impossible
· 10 = possible d'effectuer l'activité au même niveau qu'avant la survenue des symptômes
La différence minimum cliniquement importante pour le PSFS est égale à 1,2 points (48).
Imagerie Diagnostique
L’échographie et l’IRM jouissent d’une haute sensibilité mais malheureusement d’une spécificité limitée pour détecter des modifications tissulaires dans le cadre de tendinopathies (34,46,79) Les auteurs rappellent à nouveau le manque d'association entre la sévérité des modifications tissulaires et les symptômes dans le cadre des TLC (17,117).
Toutefois, la présence d'une déchirure du LCL et la taille d'une déchirure tendineuse détectée à l'échographie ont été associées à un moins bon pronostic pour l’amélioration des patients porteurs d'une TLC (18).
De plus, l’absence de signe tissulaire à l'échographie permet d'exclure le diagnostic de TLC (34,46).
Diagnostic différentiel
Un certain nombre de diagnostics différentiels existent en cas de douleur latérale du coude. Mais ces diagnostics souffrent d'un manque de définition et de critères diagnostics universellement acceptés (44,51) :
· Arthrose locale
· pathologie intra articulaire
· pathologie de la tête radiale
· syndrome du canal radial
· piégeage du nerf interosseux postérieur
· douleur référée ou radiculopathie cervicale
· instabilité rotatoire postéro-latérale
· douleur du bras non-spécifique.
Facteurs pronostics
Pathologie tendineuse
Pour améliorer le pronostic d’un patient, les auteurs suggèrent de suivre les stades du continuum de Jill Cook et Craig Purdam (21) et d’adapter la prise en charge en conséquence.
Sévérité douleur et incapacité
Des niveaux de douleur et d’incapacité élevés constituent des facteurs pronostics de mauvais résultat de traitement. Les auteurs mentionnent la présence de sensibilisation centrale du système nerveux avec notamment l’observation éventuelle d’une hyperalgie mécanique diffuse, et d’une hyperalgie au froid. Cliniquement, l’hyperalgie au froid est diagnostiquée en cas de la production d’une douleur à 5/10 ou plus après application de glace pendant 10 secondes. Lorsque ce test clinique simple est positif, le patient a 90% de probabilité de tester positif à des évaluations plus poussées pour la détection d’une hyperalgie au froid (69).
Douleur concomitante du rachis cervical ou de l'épaule (102)
Les résultats de traitement sont moins bons lorsque des déficits co-existants au niveau du rachis cervical, ou de l’épaule, ne sont pas traités.
Déficit neuromusculaires associés
Une perte de force au serrage peut persister malgré la résolution des symptômes, ainsi que l’adoption d’une position du poignet plus en flexion toujours lors du serrage(13), ou encore une faiblesse du court extenseur radial du carpe (3), voire une faiblesse diffuse du membre supérieur (3).
Facteurs psychosociaux et facteurs liés au travail
Les facteurs de mauvais pronostic sont la manipulation d'outils, de charges lourdes, les mouvements répétitifs, et l’absence de contrôle du travailleur sur les contraintes qu’il subit sur son lieu de travail.
Traitements disponibles
Traitements pharmacologiques
La cortisone soulage la douleur à court terme mais les patients infiltrés évoluent moins bien à 6 mois et 1 an qu'en l'absence de traitement ou s’ils ont suivi une prise en charge en kinésithérapie (26).
Le PRP est simplement inefficace (32,62).
La prolothérapie et les patches d'oxide nitrique ont montré des effets positifs à long terme pour les patients porteurs d’une TLC depuis plus de 3 mois (76,88).
Thérapie manuelle
Il existe un niveau de preuves modéré pour l'effet immédiat de la thérapie manuelle sur la douleur et la force de serrage (81,111), et pour un bénéfice clinique à court terme si les procédures de thérapie manuelle sont associées à un programme d'exercices de difficulté graduelle (58).
Il existe un niveau de preuves modéré pour la thérapie manuelle administrée au rachis cervical et thoracique qui apporte un bénéfice clinique additionnel par rapport à l'utilisation exclusive de technique locale (coude) pour les patients porteurs de TLC et de déficits associés du rachis cervical ou thoracique (19)
Exercices thérapeutiques
Chez des patients chroniques, les exercices ont apporté une diminution plus importante et plus rapide de la douleur (83), moins d'arrêt de travail, moins de consultations médicales et une augmentation des capacités au travail (84).
Les recommandations générales pour les exercices sont les suivantes : application de résistance graduellement croissante ciblant les muscles extenseurs du poignet (104).
Les exercices de dissociation de mouvement du poignet et des doigts sont également recommandés pour prévenir la persistance de déficits du contrôle moteur (23,85).
Les exercices d'épaule sont indiqués en cas de déficits identifiés pour cette articulation (2)
Education
Il convient de rassurer le patient en l’informant sur l'évolution favorable de la pathologie lorsque le traitement est bien suivi.
Les auteurs suggèrent d’éviter les activités provocatrices de douleur.
Ils mentionnent également la pertinence des conseils ergonomiques (position du poignet au travail, mouvements répétés).
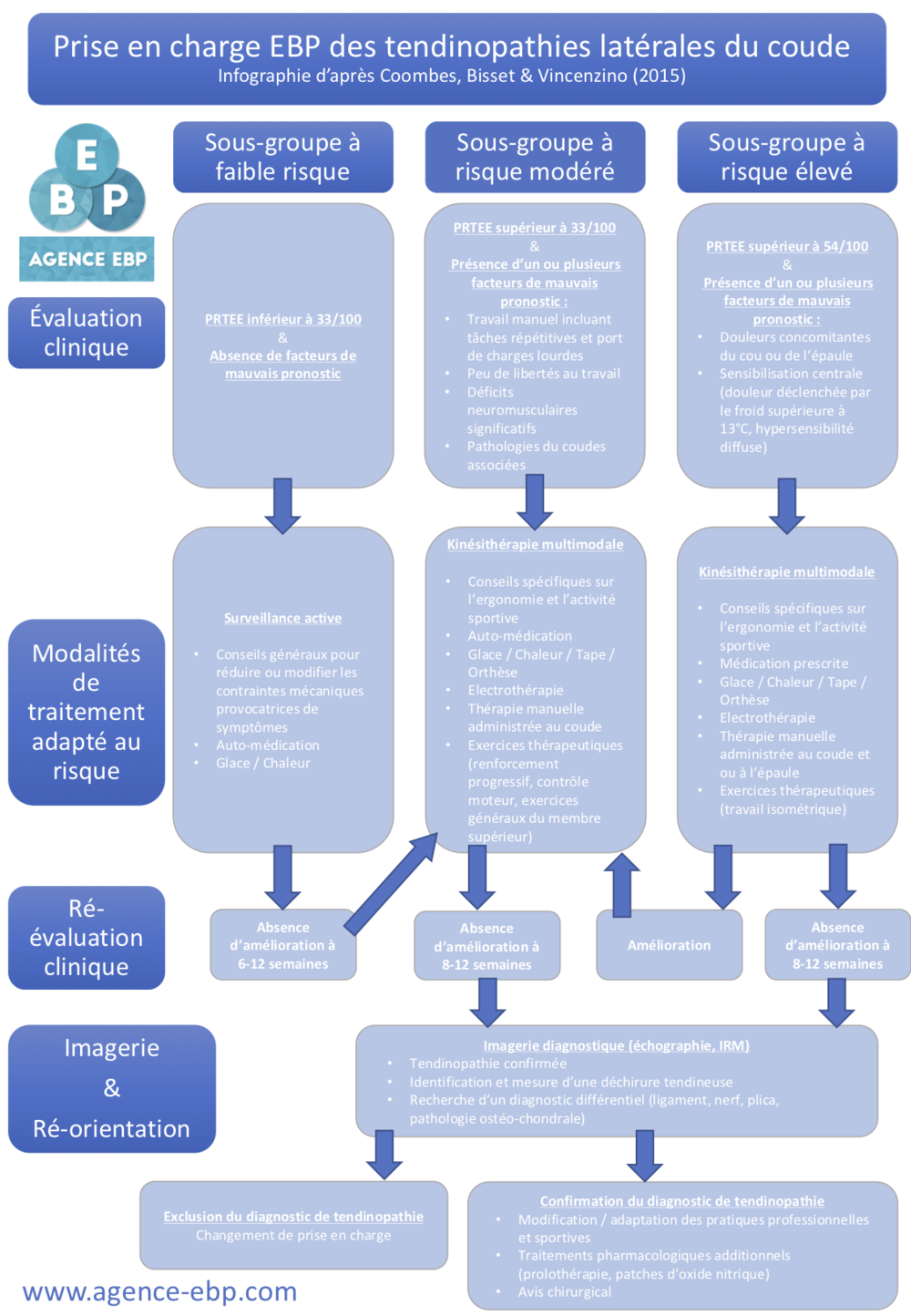
Proposition de recommandations de traitement : algorithme de prise en charge
Commentaire personnel
Cet article constitue un bon état des lieux des connaissances actuelles sur la tendinopathie latérale du coude.
Tout d’abord, cette pathologie s’évalue et se traite comme tout autre tendinopathie : il s’agit bien d’un diagnostic clinique et le traitement consiste à modifier les contraintes mécaniques appliquées sur le tendon. D’un côté, les sollicitations provocatrices doivent être modulées. D’une part, l’éducation permettra à chaque patient d’identifier les contraintes excessives pertinentes pour lui, et les stratégies pour les adapter temporairement. Il devra parfois faire différemment (conseils ergonomiques), ou faire moins, et voire même suspendre certaines activités. Le kiné veillera à ce qu’il reprenne progressivement toutes les activités qui compte dans sa vie. D’autre part, il s’agira de redonner au tendon ses capacités à tolérer les contraintes mécaniques engendrées par la vie du patient. Pour cela, les exercices de renforcement graduels seront les plus pertinents. Les techniques de thérapie manuelle constitueront parfois un adjuvant utile pour aider le patient à mettre en place son programme d’exercices. Le kiné prendra en compte et de traitera d’éventuels déficits d’épaule ou du rachis cervical. Concernant l’aide pharmacologique, la prolothérapie et les patches d’oxyde nitrique semblent les seuls adjuvants qui jouissent d’une justification scientifique.
Concernant l’algorithme proposé par les auteurs, il découle naturellement comme la synthèse de leur analyse de la littérature actuelle.
Je salue le fait que le recours à l’imagerie est largement différé. En effet, la proposition est de n’utiliser l’imagerie seulement au bout de 8 à 12 semaines, en cas d’échec du traitement conservateur. De cette manière, le patient sera moins perturbé par l’observation d’une éventuelle modification tissulaire. En effet, nous rencontrons encore trop régulièrement des patients convaincus qu’ils ne peuvent pas guérir si on ne répare par la lésion « diagnostiquée à l’imagerie ». Et quand en plus on leur propose du renforcement… à savoir de tirer sur ces mêmes tissus abimés… l’incompréhension ne peut qu’augmenter. Heureusement que nos compétences en communication peuvent alors nous aider, mais que de temps et d’énergie à dépenser à cause d’une imagerie prématurée !
Pour revenir à l’algorithme, il me semble important de rappeler que l’objet n’est pas d’appliquer toutes les stratégies de traitement proposées. En effet, n’oublions surtout pas que la pratique fondée sur les preuves valorise le jugement du clinicien, tant sur la qualité de la science disponible à propos de la problématique rapportée par chaque patient, que sur son jugement clinique lui permettant de faire le tri et de choisir des stratégies adaptées à ce même patient, à ses objectifs, ses valeurs, ses préférences, mais aussi à sa présentation clinique. Le clinicien EBP n’applique pas aveuglement les recommandations issues d’articles scientifiques, il estime leur pertinence en fonction du patient qui se présente en face de lui.
Pour conclure, Coombes, Bisset et Vincenzino nous proposent une synthèse intéressante. Si vous voulez étudier plus en détails la prise en charge de la tendinopathie latérale du coude, je vous recommande chaudement la formation de Val Jones en mai prochain. Notre brillante intervenante vous enseignera les détails pratiques qui vous permettront d’accompagner vos patients sur le chemin de la guérison.
Guillaume Deville.
BIBLIOGRAPHIE
1.Alizadehkhaiyat O, Fisher AC, Kemp GJ, Frostick SP. Pain, functional disability, and psychologic status in tennis elbow. Clin J Pain. 2007; 23: 482– 489. http://dx.doi.org/10.1097/AJP.0b013e31805f70fa [Crossref] [Medline]
2.Alizadehkhaiyat O, Fisher AC, Kemp GJ, Vishwanathan K, Frostick SP. Assessment of functional recovery in tennis elbow. J Electromyogr Kinesiol. 2009; 19: 631– 638. http://dx.doi.org/10.1016/j.jelekin.2008.01.008 [Crossref] [Medline]
3.Alizadehkhaiyat O, Fisher AC, Kemp GJ, Vishwanathan K, Frostick SP. Upper limb muscle imbalance in tennis elbow: a functional and electromyographic assessment. J Orthop Res. 2007; 25: 1651– 1657. http://dx.doi.org/10.1002/jor.20458 [Crossref] [Medline]
4.Anakwenze OA, Kancherla VK, Iyengar J, Ahmad CS, Levine WN. Posterolateral rotatory instability of the elbow. Am J Sports Med. 2014; 42: 485– 491. http://dx.doi.org/10.1177/0363546513494579 [Crossref] [Medline]
5.Arvind CH, Hargreaves DG. Table top relocation test—new clinical test for posterolateral rotatory instability of the elbow. J Shoulder Elbow Surg. 2006; 15: 500– 501. http://dx.doi.org/10.1016/j.jse.2005.11.014 [Crossref] [Medline]
6.Beneciuk JM, Bishop MD, George SZ. Effects of upper extremity neural mobilization on thermal pain sensitivity: a sham-controlled study in asymptomatic participants. J Orthop Sports Phys Ther. 2009; 39: 428– 438. http://dx.doi.org/10.2519/jospt.2009.2954 [Link]
7.Benjamin M, Toumi H, Ralphs JR, Bydder G, Best TM, Milz S. Where tendons and ligaments meet bone: attachment sites ('entheses') in relation to exercise and/or mechanical load. J Anat. 2006; 208: 471– 490. http://dx.doi.org/10.1111/j.1469-7580.2006.00540.x [Crossref] [Medline]
8.Berglund KM, Persson BH, Denison E. Prevalence of pain and dysfunction in the cervical and thoracic spine in persons with and without lateral elbow pain. Man Ther. 2008; 13: 295– 299. http://dx.doi.org/10.1016/j.math.2007.01.015 [Crossref] [Medline]
9.Binder AI, Hazleman BL. Lateral humeral epicondylitis—a study of natural history and the effect of conservative therapy. Br J Rheumatol. 1983; 22: 73– 76. http://dx.doi.org/10.1093/rheumatology/22.2.73 [Crossref] [Medline]
10.Bisset L, Beller E, Jull G, Brooks P, Darnell R, Vicenzino B. Mobilisation with movement and exercise, corticosteroid injection, or wait and see for tennis elbow: randomised trial. BMJ. 2006; 333: 939. http://dx.doi.org/10.1136/bmj.38961.584653.AE [Crossref] [Medline]
11.Bisset L, Smidt N, Van der Windt DA, et al. Conservative treatments for tennis elbow—do subgroups of patients respond differently? Rheumatology (Oxford). 2007; 46: 1601– 1605. http://dx.doi.org/10.1093/rheumatology/kem192 [Crossref] [Medline]
12.Bisset LM, Coppieters MW, Vicenzino B. Sensorimotor deficits remain despite resolution of symptoms using conservative treatment in patients with tennis elbow: a randomized controlled trial. Arch Phys Med Rehabil. 2009; 90: 1– 8. http://dx.doi.org/10.1016/j.apmr.2008.06.031 [Crossref] [Medline]
13.Bisset LM, Russell T, Bradley S, Ha B, Vicenzino BT. Bilateral sensorimotor abnormalities in unilateral lateral epicondylalgia. Arch Phys Med Rehabil. 2006; 87: 490– 495. http://dx.doi.org/10.1016/j.apmr.2005.11.029 [Crossref] [Medline]
14.Bot SD, van der Waal JM, Terwee CB, van der Windt DA, Bouter LM, Dekker J. Course and prognosis of elbow complaints: a cohort study in general practice. Ann Rheum Dis. 2005; 64: 1331– 1336. http://dx.doi.org/10.1136/ard.2004.030320 [Crossref] [Medline]
15.Bredella MA, Tirman PF, Fritz RC, Feller JF, Wischer TK, Genant HK. MR imaging findings of lateral ulnar collateral ligament abnormalities in patients with lateral epicondylitis. AJR Am J Roentgenol. 1999; 173: 1379– 1382. http://dx.doi.org/10.2214/ajr.173.5.10541124 [Crossref] [Medline]
16.Butler DS, Jones MA. Mobilisation of the Nervous System. London, UK: Churchill Livingstone; 1991.
17.Chourasia AO, Buhr KA, Rabago DP, et al. Relationships between biomechanics, tendon pathology, and function in individuals with lateral epicondylosis. J Orthop Sports Phys Ther. 2013; 43: 368– 378. http://dx.doi.org/10.2519/jospt.2013.4411 [Link]
18.Clarke AW, Ahmad M, Curtis M, Connell DA. Lateral elbow tendinopathy: correlation of ultrasound findings with pain and functional disability. Am J Sports Med. 2010; 38: 1209– 1214. http://dx.doi.org/10.1177/0363546509359066 [Crossref] [Medline]
19.Cleland JA, Flynn TW, Palmer JA. Incorporation of manual therapy directed at the cervicothoracic spine in patients with lateral epicondylalgia: a pilot clinical trial. J Man Manip Ther. 2005; 13: 143– 151. http://dx.doi.org/10.1179/106698105790824932 [Crossref]
20.Connell D, Burke F, Coombes P, et al. Sonographic examination of lateral epicondylitis. AJR Am J Roentgenol. 2001; 176: 777– 782. http://dx.doi.org/10.2214/ajr.176.3.1760777 [Crossref] [Medline]
21.Cook JL, Purdam CR. Is tendon pathology a continuum? A pathology model to explain the clinical presentation of load-induced tendinopathy. Br J Sports Med. 2009; 43: 409– 416. http://dx.doi.org/10.1136/bjsm.2008.051193 [Crossref] [Medline]
22.Coombes BK, Bisset L, Brooks P, Khan A, Vicenzino B. Effect of corticosteroid injection, physiotherapy, or both on clinical outcomes in patients with unilateral lateral epicondylalgia: a randomized controlled trial. JAMA. 2013; 309: 461– 469. http://dx.doi.org/10.1001/jama.2013.129 [Crossref] [Medline]
23.Coombes BK, Bisset L, Connelly LB, Brooks P, Vicenzino B. Optimising corticosteroid injection for lateral epicondylalgia with the addition of physiotherapy: a protocol for a randomised control trial with placebo comparison. BMC Musculoskelet Disord. 2009; 10: 76. http://dx.doi.org/10.1186/1471-2474-10-76 [Crossref] [Medline]
24.Coombes BK, Bisset L, Vicenzino B. Bilateral cervical dysfunction in patients with unilateral lateral epicondylalgia without concomitant cervical or upper limb symptoms: a cross-sectional case-control study. J Manipulative Physiol Ther. 2014; 37: 79– 86. http://dx.doi.org/10.1016/j.jmpt.2013.12.005 [Crossref] [Medline]
25.Coombes BK, Bisset L, Vicenzino B. Cold hyperalgesia associated with poorer prognosis in lateral epicondylalgia: a 1-year prognostic study of physical and psychological factors. Clin J Pain. 2015; 31: 30– 35. http://dx.doi.org/10.1097/AJP.0000000000000078 [Crossref] [Medline]
26.Coombes BK, Bisset L, Vicenzino B. Efficacy and safety of corticosteroid injections and other injections for management of tendinopathy: a systematic review of randomised controlled trials. Lancet. 2010; 376: 1751– 1767. http://dx.doi.org/10.1016/S0140-6736(10)61160-9 [Crossref] [Medline]
27.Coombes BK, Bisset L, Vicenzino B. A new integrative model of lateral epicondylalgia. Br J Sports Med. 2009; 43: 252– 258. http://dx.doi.org/10.1136/bjsm.2008.052738 [Crossref] [Medline]
28.Coombes BK, Bisset L, Vicenzino B. Thermal hyperalgesia distinguishes those with severe pain and disability in unilateral lateral epicondylalgia. Clin J Pain. 2012; 28: 595– 601. http://dx.doi.org/10.1097/AJP.0b013e31823dd333 [Crossref] [Medline]
29.Coombes BK, Connelly L, Bisset L, Vicenzino B. Economic evaluation favours physiotherapy but not corticosteroid injection as a first-line intervention for chronic lateral epicondylalgia: evidence from a randomised clinical trial. Br J Sports Med. In press. http://dx.doi.org/10.1136/bjsports-2015-094729
30.Coronado RA, Gay CW, Bialosky JE, Carnaby GD, Bishop MD, George SZ. Changes in pain sensitivity following spinal manipulation: a systematic review and meta-analysis. J Electromyogr Kinesiol. 2012; 22: 752– 767. http://dx.doi.org/10.1016/j.jelekin.2011.12.013 [Crossref] [Medline]
31.Croisier JL, Foidart-Dessalle M, Tinant F, Crielaard JM, Forthomme B. An isokinetic eccentric programme for the management of chronic lateral epicondylar tendinopathy. Br J Sports Med. 2007; 41: 269– 275. http://dx.doi.org/10.1136/bjsm.2006.033324 [Crossref] [Medline]
32.de Vos RJ, van Veldhoven PL, Moen MH, Weir A, Tol JL, Maffulli N. Autologous growth factor injections in chronic tendinopathy: a systematic review. Br Med Bull. 2010; 95: 63– 77. http://dx.doi.org/10.1093/bmb/ldq006 [Crossref] [Medline]
33.Dorf ER, Chhabra AB, Golish SR, McGinty JL, Pannunzio ME. Effect of elbow position on grip strength in the evaluation of lateral epicondylitis. J Hand Surg Am. 2007; 32: 882– 886. http://dx.doi.org/10.1016/j.jhsa.2007.04.010 [Crossref] [Medline]
34.du Toit C, Stieler M, Saunders R, Bisset L, Vicenzino B. Diagnostic accuracy of power Doppler ultrasound in patients with chronic tennis elbow. Br J Sports Med. 2008; 42: 872– 876. http://dx.doi.org/10.1136/bjsm.2007.043901 [Crossref] [Medline]
35.Dzugan SS, Savoie FH, 3rd, Field LD, O'Brien MJ, You Z. Acute radial ulno-humeral ligament injury in patients with chronic lateral epicondylitis: an observational report. J Shoulder Elbow Surg. 2012; 21: 1651– 1655. http://dx.doi.org/10.1016/j.jse.2012.04.008 [Crossref] [Medline]
36.Fernández-Carnero J, Fernández-de-las-Peñas C, de la Llave-Rincón AI, Ge HY, Arendt-Nielsen L. Widespread mechanical pain hypersensitivity as sign of central sensitization in unilateral epicondylalgia: a blinded, controlled study. Clin J Pain. 2009; 25: 555– 561. http://dx.doi.org/10.1097/AJP.0b013e3181a68a040 [Crossref] [Medline]
37.Fernández-Carnero J, Fernández-de-las-Peñas C, Sterling M, Souvlis T, Arendt-Nielsen L, Vicenzino B. Exploration of the extent of somato-sensory impairment in patients with unilateral lateral epicondylalgia. J Pain. 2009; 10: 1179– 1185. http://dx.doi.org/10.1016/j.jpain.2009.04.015 [Crossref] [Medline]
38.Finestone HM, Rabinovitch DL. Tennis elbow no more: practical eccentric and concentric exercises to heal the pain. Can Fam Physician. 2008; 54: 1115– 1116. [Medline]
39.Frick MA, Murthy NS. Imaging of the elbow: muscle and tendon injuries. Semin Musculoskelet Radiol. 2010; 14: 430– 437. http://dx.doi.org/10.1055/s-0030-1263258 [Crossref] [Medline]
40.Garnevall B, Rabey M, Edman G. Psychosocial and personality factors and physical measures in lateral epicondylalgia reveal two groups of “tennis elbow” patients, requiring different management. Scand J Pain. 2013; 4: 155– 162. http://dx.doi.org/10.1016/j.sjpain.2013.05.001 [Crossref]
41.Gruchow HW, Pelletier D. An epidemiologic study of tennis elbow. Incidence, recurrence, and effectiveness of prevention strategies. Am J Sports Med. 1979; 7: 234– 238. [Crossref] [Medline]
42.Haahr JP, Andersen JH. Prognostic factors in lateral epicondylitis: a randomized trial with one-year follow-up in 266 new cases treated with minimal occupational intervention or the usual approach in general practice. Rheumatology (Oxford). 2003; 42: 1216– 1225. http://dx.doi.org/10.1093/rheumatology/keg360 [Crossref] [Medline]
43.Hamilton PG. The prevalence of humeral epicondylitis: a survey in general practice. J R Coll Gen Pract. 1986; 36: 464– 465. [Medline]
44.Harrington JM, Carter JT, Birrell L, Gompertz D. Surveillance case definitions for work related upper limb pain syndromes. Occup Environ Med. 1998; 55: 264– 271. http://dx.doi.org/10.1136/oem.55.4.264 [Crossref] [Medline]
45.Häuser W, Bernardy K, Üçeyler N, Sommer C. Treatment of fibromyalgia syndrome with antidepressants: a meta-analysis. JAMA. 2009; 301: 198– 209. http://dx.doi.org/10.1001/jama.2008.944 [Crossref] [Medline]
46.Heales LJ, Broadhurst N, Mellor R, Hodges PW, Vicenzino B. Diagnostic ultrasound imaging for lateral epicondylalgia: a case-control study. Med Sci Sports Exerc. 2014; 46: 2070– 2076. http://dx.doi.org/10.1249/MSS.0000000000000345 [Crossref] [Medline]
47.Heales LJ, Lim EC, Hodges PW, Vicenzino B. Sensory and motor deficits exist on the non-injured side of patients with unilateral tendon pain and disability—implications for central nervous system involvement: a systematic review with meta-analysis. Br J Sports Med. 2014; 48: 1400– 1406. http://dx.doi.org/10.1136/bjsports-2013-092535 [Crossref] [Medline]
48.Hefford C, Abbott JH, Arnold R, Baxter GD. The Patient-Specific Functional Scale: validity, reliability, and responsiveness in patients with upper extremity musculoskeletal problems. J Orthop Sports Phys Ther. 2012; 42: 56– 65. http://dx.doi.org/10.2519/jospt.2012.3953 [Link]
49.Hill JC, Whitehurst DG, Lewis M, et al. Comparison of stratified primary care management for low back pain with current best practice (STarT Back): a randomised controlled trial. Lancet. 2011; 378: 1560– 1571. http://dx.doi.org/10.1016/S0140-6736(11)60937-9 [Crossref] [Medline]
50.Hudak PL, Cole DC, Haines AT. Understanding prognosis to improve rehabilitation: the example of lateral elbow pain. Arch Phys Med Rehabil. 1996; 77: 586– 593. http://dx.doi.org/10.1016/S0003-9993(96)90300-7 [Crossref] [Medline]
51.Huisstede BM, Miedema HS, Verhagen AP, Koes BW, Verhaar JA. Multidisciplinary consensus on the terminology and classification of complaints of the arm, neck and/or shoulder. Occup Environ Med. 2007; 64: 313– 319. http://dx.doi.org/10.1136/oem.2005.023861 [Crossref] [Medline]
52.Jonsson P, Alfredson H, Sunding K, Fahlström M, Cook J. New regimen for eccentric calf-muscle training in patients with chronic insertional Achilles tendinopathy: results of a pilot study. Br J Sports Med. 2008; 42: 746– 749. http://dx.doi.org/10.1136/bjsm.2007.039545 [Crossref] [Medline]
53.Jull G, Sterling M, Kenardy J, Beller E. Does the presence of sensory hypersensitivity influence outcomes of physical rehabilitation for chronic whiplash? — A preliminary RCT. Pain. 2007; 129: 28– 34. http://dx.doi.org/10.1016/j.pain.2006.09.030 [Crossref] [Medline]
54.Kalainov DM, Cohen MS. Posterolateral rotatory instability of the elbow in association with lateral epicondylitis. A report of three cases. J Bone Joint Surg Am. 2005; 87: 1120– 1125. http://dx.doi.org/10.2106/JBJS.D.02293 [Crossref] [Medline]
55.Karkhanis S, Frost A, Maffulli N. Operative management of tennis elbow: a quantitative review. Br Med Bull. 2008; 88: 171– 188. http://dx.doi.org/10.1093/bmb/ldn036 [Crossref] [Medline]
56.Keefe DT, Lintner DM. Nerve injuries in the throwing elbow. Clin Sports Med. 2004; 23: 723– 742. http://dx.doi.org/10.1016/j.csm.2004.04.012 [Crossref] [Medline]
57.Khan KM, Forster BB, Robinson J, et al. Are ultrasound and magnetic resonance imaging of value in assessment of Achilles tendon disorders? A two year prospective study. Br J Sports Med. 2003; 37: 149– 153. http://dx.doi.org/10.1136/bjsm.37.2.149 [Crossref] [Medline]
58.Kochar M, Dogra A. Effectiveness of a specific physiotherapy regimen on patients with tennis elbow: clinical study. Physiotherapy. 2002; 88: 333– 341. http://dx.doi.org/10.1016/S0031-9406(05)60746-8 [Crossref]
59.Konin GP, Nazarian LN, Walz DM. US of the elbow: indications, technique, normal anatomy, and pathologic conditions. Radiographics. 2013; 33: E125– E147. http://dx.doi.org/10.1148/rg.334125059 [Crossref] [Medline]
60.Kotnis NA, Chiavaras MM, Harish S. Lateral epicondylitis and beyond: imaging of lateral elbow pain with clinical-radiologic correlation. Skeletal Radiol. 2012; 41: 369– 386. http://dx.doi.org/10.1007/s00256-011-1343-8 [Crossref] [Medline]
61.Kraushaar BS, Nirschl RP. Tendinosis of the elbow (tennis elbow). Clinical features and findings of histological, immunohistochemical, and electron microscopy studies. J Bone Joint Surg Am. 1999; 81: 259– 278. [Crossref] [Medline]
62.Krogh TP, Fredberg U, Stengaard-Pedersen K, Christensen R, Jensen P, Ellingsen T. Treatment of lateral epicondylitis with platelet-rich plasma, glucocorticoid, or saline: a randomized, double-blind, placebo-controlled trial. Am J Sports Med. 2013; 41: 625– 635. http://dx.doi.org/10.1177/0363546512472975 [Crossref] [Medline]
63.Kurppa K, Viikari-Juntura E, Kuosma E, Huuskonen M, Kivi P. Incidence of tenosynovitis or peritendinitis and epicondylitis in a meat-processing factory. Scand J Work Environ Health. 1991; 17: 32– 37. http://dx.doi.org/10.5271/sjweh.1737 [Crossref] [Medline]
64.Labelle H, Guibert R, Joncas J, Newman N, Fallaha M, Rivard CH. Lack of scientific evidence for the treatment of lateral epicondylitis of the elbow. An attempted meta-analysis. J Bone Joint Surg Br. 1992; 74: 646– 651. [Medline]
65.Lee DO, Gong HS, Kim JH, Rhee SH, Lee YH, Baek GH. The relationship between positive or negative phrasing and patients' coping with lateral epicondylitis. J Shoulder Elbow Surg. 2014; 23: 567– 572. http://dx.doi.org/10.1016/j.jse.2014.01.020 [Crossref] [Medline]
66.Lim EC. Pain free grip strength test. J Physiother. 2013; 59: 59. http://dx.doi.org/10.1016/S1836-9553(13)70152-8 [Crossref] [Medline]
67.Lim EC, Sterling M, Pedler A, Coombes BK, Vicenzino B. Evidence of spinal cord hyperexcitability as measured with nociceptive flexion reflex (NFR) threshold in chronic lateral epicondylalgia with or without a positive neurodynamic test. J Pain. 2012; 13: 676– 684. http://dx.doi.org/10.1016/j.jpain.2012.04.005 [Crossref] [Medline]
68.Martinez-Silvestrini JA, Newcomer KL, Gay RE, Schaefer MP, Kortebein P, Arendt KW. Chronic lateral epicondylitis: comparative effectiveness of a home exercise program including stretching alone versus stretching supplemented with eccentric or concentric strengthening. J Hand Ther. 2005; 18: 411– 419, quiz 420. http://dx.doi.org/10.1197/j.jht.2005.07.007 [Crossref] [Medline]
69.Maxwell S, Sterling M. An investigation of the use of a numeric pain rating scale with ice application to the neck to determine cold hyperalgesia. Man Ther. 2013; 18: 172– 174. http://dx.doi.org/10.1016/j.math.2012.07.004 [Crossref] [Medline]
70.Milz S, Tischer T, Buettner A, et al. Molecular composition and pathology of entheses on the medial and lateral epicondyles of the humerus: a structural basis for epicondylitis. Ann Rheum Dis. 2004; 63: 1015– 1021. http://dx.doi.org/10.1136/ard.2003.016378 [Crossref] [Medline]
71.Newcomer KL, Martinez-Silvestrini JA, Schaefer MP, Gay RE, Arendt KW. Sensitivity of the Patient-rated Forearm Evaluation Questionnaire in lateral epicondylitis. J Hand Ther. 2005; 18: 400– 406. http://dx.doi.org/10.1197/j.jht.2005.07.001 [Crossref] [Medline]
72.Nijs J, Kosek E, Van Oosterwijck J, Meeus M. Dysfunctional endogenous analgesia during exercise in patients with chronic pain: to exercise or not to exercise? Pain Physician 2012; 15: ES205– ES213. [Medline]
73.Nijs J, Van Houdenhove B. From acute musculoskeletal pain to chronic widespread pain and fibromyalgia: application of pain neurophysiology in manual therapy practice. Man Ther. 2009; 14: 3– 12. http://dx.doi.org/10.1016/j.math.2008.03.001 [Crossref] [Medline]
74.Nijs J, Van Houdenhove B, Oostendorp RA. Recognition of central sensitization in patients with musculoskeletal pain: application of pain neurophysiology in manual therapy practice. Man Ther. 2010; 15: 135– 141. http://dx.doi.org/10.1016/j.math.2009.12.001 [Crossref] [Medline]
75.O'Driscoll SW. Classification and evaluation of recurrent instability of the elbow. Clin Orthop Relat Res. 2000: 34– 43. [Crossref] [Medline]
76.Paoloni JA, Appleyard RC, Nelson J, Murrell GA. Topical nitric oxide application in the treatment of chronic extensor tendinosis at the elbow: a randomized, double-blinded, placebo-controlled clinical trial. Am J Sports Med. 2003; 31: 915– 920. [Medline]
77.Paoloni JA, Murrell GA, Burch RM, Ang RY. Randomised, double-blind, placebo-controlled clinical trial of a new topical glyceryl trinitrate patch for chronic lateral epicondylosis. Br J Sports Med. 2009; 43: 299– 302. http://dx.doi.org/10.1136/bjsm.2008.053108 [Crossref] [Medline]
78.Papatheodorou LK, Baratz ME, Sotereanos DG. Elbow arthritis: current concepts. J Hand Surg Am. 2013; 38: 605– 613. http://dx.doi.org/10.1016/j.jhsa.2012.12.037 [Crossref] [Medline]
79.Pasternack I, Tuovinen EM, Lohman M, Vehmas T, Malmivaara A. MR findings in humeral epicondylitis. A systematic review. Acta Radiol. 2001; 42: 434– 440. http://dx.doi.org/10.1080/028418501127347142 [Medline]
80.Pattanittum P, Turner T, Green S, Buchbinder R. Non-steroidal anti-inflammatory drugs (NSAIDs) for treating lateral elbow pain in adults. Cochrane Database Syst Rev. 2013; 5: CD003686. http://dx.doi.org/10.1002/14651858.CD003686.pub2 [Medline]
81.Paungmali A, O'Leary S, Souvlis T, Vicenzino B. Hypoalgesic and sympathoexcitatory effects of mobilization with movement for lateral epicondylalgia. Phys Ther. 2003; 83: 374– 383. [Medline]
82.Peterson M, Butler S, Eriksson M, Svärdsudd K. A randomized controlled trial of eccentric vs. concentric graded exercise in chronic tennis elbow (lateral elbow tendinopathy). Clin Rehabil. 2014; 28: 862– 872. http://dx.doi.org/10.1177/0269215514527595 [Crossref] [Medline]
83.Peterson M, Butler S, Eriksson M, Svärdsudd K. A randomized controlled trial of exercise versus wait-list in chronic tennis elbow (lateral epicondylosis). Ups J Med Sci. 2011; 116: 269– 279. http://dx.doi.org/10.3109/03009734.2011.600476 [Crossref] [Medline]
84.Pienimäki T, Karinen P, Kemilä T, Koivukangas P, Vanharanta H. Long-term follow-up of conservatively treated chronic tennis elbow patients. A prospective and retrospective analysis. Scand J Rehabil Med. 1998; 30: 159– 166. [Crossref] [Medline]
85.Pienimäki TT, Tarvainen TK, Siira PT, Vanharanta H. Progressive strengthening and stretching exercises and ultrasound for chronic lateral epicondylitis. Physiotherapy. 1996; 82: 522– 530. http://dx.doi.org/10.1016/S0031-9406(05)66275-X [Crossref]
86.Poltawski L, Watson T. Measuring clinically important change with the Patient-rated Tennis Elbow Evaluation. Hand Ther. 2011; 16: 52– 57. http://dx.doi.org/10.1258/ht.2011.011013 [Crossref]
87.Qi L, Zhu ZF, Li F, Wang RF. MR imaging of patients with lateral epicondylitis of the elbow: is the common extensor tendon an isolated lesion? PLoS One. 2013; 8: e79498. http://dx.doi.org/10.1371/journal.pone.0079498 [Crossref] [Medline]
88.Rabago D, Lee KS, Ryan M, et al. Hypertonic dextrose and morrhuate sodium injections (prolotherapy) for lateral epicondylosis (tennis elbow): results of a single-blind, pilot-level, randomized controlled trial. Am J Phys Med Rehabil. 2013; 92: 587– 596. http://dx.doi.org/10.1097/PHM.0b013e31827d695f [Crossref] [Medline]
89.Raman J, MacDermid JC, Grewal R. Effectiveness of different methods of resistance exercises in lateral epicondylosis—a systematic review. J Hand Ther. 2012; 25: 5– 25, quiz 26. http://dx.doi.org/10.1016/j.jht.2011.09.001 [Crossref] [Medline]
90.Ranger TA, Braybon WM, Purdam CR, Cook JL. Forearm position's alteration of radial-head impingement on wrist-extensor tendons. J Sport Rehabil. 2015; 24: 1– 5. http://dx.doi.org/10.1123/JSR.2013-0073 [Crossref] [Medline]
91.Rebbeck T, Moloney N, Azoory R, et al. Clinical ratings of pain sensitivity correlate with quantitative measures in people with chronic neck pain and healthy controls: cross-sectional study. Phys Ther. In press. http://dx.doi.org/10.2522/ptj.20140352. [Medline]
92.Reichel LM, Milam GS, Sitton SE, Curry MC, Mehlhoff TL. Elbow lateral collateral ligament injuries. J Hand Surg Am. 2013; 38: 184– 201, quiz 201. http://dx.doi.org/10.1016/j.jhsa.2012.10.030 [Crossref] [Medline]
93.Rio E, Kidgell D, Cook J. Exercise reduces pain immediately and affects cortical inhibition in patellar tendinopathy [abstract]. Br J Sports Med. 2014; 48: A57– A58. http://dx.doi.org/10.1136/bjsports-2014-094114.87 [Crossref] [Medline]
94.Rompe JD, Overend TJ, MacDermid JC. Validation of the Patient-rated Tennis Elbow Evaluation Questionnaire. J Hand Ther. 2007; 20: 3– 10, quiz 11. http://dx.doi.org/10.1197/j.jht.2006.10.003 [Crossref] [Medline]
95.Rosenbaum R. Disputed radial tunnel syndrome. Muscle Nerve. 1999; 22: 960– 967. http://dx.doi.org/10.1002/(SICI)1097-4598(199907)22:7<960::AID-MUS26>3.0.CO;2-C [Crossref] [Medline]
96.Ruch DS, Papadonikolakis A, Campolattaro RM. The posterolateral plica: a cause of refractory lateral elbow pain. J Shoulder Elbow Surg. 2006; 15: 367– 370. http://dx.doi.org/10.1016/j.jse.2005.08.013 [Crossref] [Medline]
97.Schabrun SM, Hodges PW, Vicenzino B, Jones E, Chipchase LS. Novel adaptations in motor cortical maps: the relation to persistent elbow pain. Med Sci Sports Exerc. 2015; 47: 681– 690. http://dx.doi.org/10.1249/MSS.0000000000000469 [Crossref] [Medline]
98.Schmid AB, Brunner F, Luomajoki H, et al. Reliability of clinical tests to evaluate nerve function and mechanosensitivity of the upper limb peripheral nervous system. BMC Musculoskelet Disord. 2009; 10: 11. http://dx.doi.org/10.1186/1471-2474-10-11 [Crossref] [Medline]
99.Shiri R, Viikari-Juntura E, Varonen H, Heliövaara M. Prevalence and determinants of lateral and medial epicondylitis: a population study. Am J Epidemiol. 2006; 164: 1065– 1074. http://dx.doi.org/10.1093/aje/kwj325 [Crossref] [Medline]
100.Silbernagel KG, Thomeé R, Eriksson BI, Karlsson J. Continued sports activity, using a pain-monitoring model, during rehabilitation in patients with Achilles tendinopathy: a randomized controlled study. Am J Sports Med. 2007; 35: 897– 906. http://dx.doi.org/10.1177/0363546506298279 [Crossref] [Medline]
101.Smidt N, Assendelft WJ, Arola H, et al. Effectiveness of physiotherapy for lateral epicondylitis: a systematic review. Ann Med. 2003; 35: 51– 62. [Crossref] [Medline]
102.Smidt N, Lewis M, van der Windt DA, Hay EM, Bouter LM, Croft P. Lateral epicondylitis in general practice: course and prognostic indicators of outcome. J Rheumatol. 2006; 33: 2053– 2059. [Medline]
103.Snijders CJ, Volkers AC, Mechelse K, Vleeming A. Provocation of epicondylalgia lateralis (tennis elbow) by power grip or pinching. Med Sci Sports Exerc. 1987; 19: 518– 523. [Crossref] [Medline]
104.Stasinopoulos D, Stasinopoulou K, Johnson MI. An exercise programme for the management of lateral elbow tendinopathy. Br J Sports Med. 2005; 39: 944– 947. http://dx.doi.org/10.1136/bjsm.2005.019836 [Crossref] [Medline]
105.Sterling M, Hendrikz J, Kenardy J. Similar factors predict disability and posttraumatic stress disorder trajectories after whiplash injury. Pain. 2011; 152: 1272– 1278. http://dx.doi.org/10.1016/j.pain.2011.01.056 [Crossref] [Medline]
106.Stratford PW, Levy DR. Assessing valid change over time in patients with lateral epicondylitis at the elbow. Clin J Sport Med. 1994; 4: 88– 91. [Crossref]
107.Svernlov B, Adolfsson L. Non-operative treatment regime including eccentric training for lateral humeral epicondylalgia. Scand J Med Sci Sports. 2001; 11: 328– 334. [Crossref] [Medline]
108.van Rijn RM, Huisstede BM, Koes BW, Burdorf A. Associations between work-related factors and specific disorders at the elbow: a systematic literature review. Rheumatology (Oxford). 2009; 48: 528– 536. http://dx.doi.org/10.1093/rheumatology/kep013 [Crossref] [Medline]
109.Vicenzino B. Lateral epicondylalgia: a musculoskeletal physiotherapy perspective. Man Ther. 2003; 8: 66– 79. http://dx.doi.org/10.1016/S1356-689X(02)00157-1 [Crossref] [Medline]
110.Vicenzino B, Brooksbank J, Minto J, Offord S, Paungmali A. Initial effects of elbow taping on pain-free grip strength and pressure pain threshold. J Orthop Sports Phys Ther. 2003; 33: 400– 407. http://dx.doi.org/10.2519/jospt.2003.33.7.400 [Link]
111.Vicenzino B, Paungmali A, Buratowski S, Wright A. Specific manipulative therapy treatment for chronic lateral epicondylalgia produces uniquely characteristic hypoalgesia. Man Ther. 2001; 6: 205– 212. http://dx.doi.org/10.1054/math.2001.0411 [Crossref] [Medline]
112.Vicenzino B, Paungmali A, Teys P. Mulligan's mobilization-with-movement, positional faults and pain relief: current concepts from a critical review of literature. Man Ther. 2007; 12: 98– 108. http://dx.doi.org/10.1016/j.math.2006.07.012 [Crossref] [Medline]
113.Vicenzino B, Wright A. Lateral epicondylalgia I: epidemiology, pathophysiology, aetiology and natural history. Phys Ther Rev. 1996; 1: 23– 34. http://dx.doi.org/10.1179/ptr.1996.1.1.23 [Crossref]
114.Wainner RS, Fritz JM, Irrgang JJ, Boninger ML, Delitto A, Allison S. Reliability and diagnostic accuracy of the clinical examination and patient self-report measures for cervical radiculopathy. Spine (Phila Pa 1976). 2003; 28: 52– 62. [Crossref] [Medline]
115.Walker-Bone K, Palmer KT, Reading I, Coggon D, Cooper C. Occupation and epicondylitis: a population-based study. Rheumatology (Oxford). 2012; 51: 305– 310. http://dx.doi.org/10.1093/rheumatology/ker228 [Crossref] [Medline]
116.Walker-Bone K, Palmer KT, Reading I, Coggon D, Cooper C. Prevalence and impact of musculoskeletal disorders of the upper limb in the general population. Arthritis Rheum. 2004; 51: 642– 651. http://dx.doi.org/10.1002/art.20535 [Crossref] [Medline]
117.Walton MJ, Mackie K, Fallon M, et al. The reliability and validity of magnetic resonance imaging in the assessment of chronic lateral epicondylitis. J Hand Surg Am. 2011; 36: 475– 479. http://dx.doi.org/10.1016/j.jhsa.2010.11.040 [Crossref] [Medline]
118.Whitehurst DG, Bryan S, Lewis M, Hill J, Hay EM. Exploring the cost-utility of stratified primary care management for low back pain compared with current best practice within risk-defined subgroups. Ann Rheum Dis. 2012; 71: 1796– 1802. http://dx.doi.org/10.1136/annrheumdis-2011-200731 [Crossref] [Medline]
119.Wilk KE, Voight ML, Keirns MA, Gambetta V, Andrews JR, Dillman CJ. Stretch-shortening drills for the upper extremities: theory and clinical application. J Orthop Sports Phys Ther. 1993; 17: 225– 239. http://dx.doi.org/10.2519/jospt.1993.17.5.225 [Link]
120.Wixom SM, LaStayo P. A potential classification model for individuals with tennis elbow. J Hand Ther. 2012; 25: 418– 420, quiz 421. http://dx.doi.org/10.1016/j.jht.2012.06.007 [Crossref] [Medline]